ABLACIÓN PERCUTANEA DE NÓDULOS HEPÁTICOS DIFICILES DE TRATAR ¿VERDADERAMENTE DIFICIL?
Palabras clave:
ablación, nódulo hepático, percutanea, RF, MO, poster, seramResumen
Objetivos Docentes
1. Definir el nódulo hepático difícil de tratar.
2. Conocer las técnicas que facilitan abordaje percutáneo y reducen el riesgo del procedimiento ablativo (hidrodisección, ascitis artificial, derrame pleural artificial, palanca)
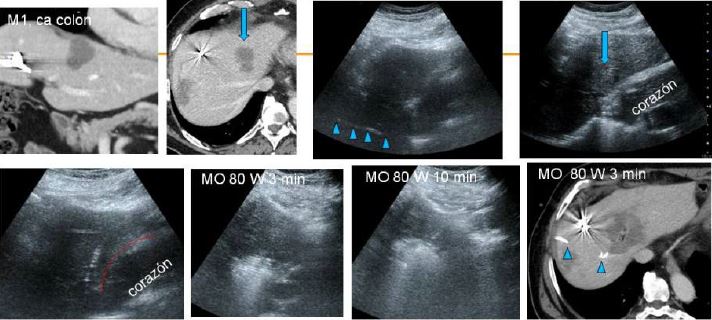
3. Ablación percutánea por radiofrecuencia (RF) y micro-ondas (MO) guiada por ecografía de nódulos hepáticos difíciles de tratar percutáneamente –como lo hacemos nosotros
Revisión del tema
INTRODUCCIÓN:
Bajo el término “ablación” se considera el tratamiento que destruye el tumor sin su extirpación. Aunque según la nomenclatura, el término “aguja” no es el apropiado, siendo recomendable el término “electrodo” en caso de radiofrecuencia y de “antena” en caso de microondas, nosotros lo utilizaremos en esta presentación, básicamente para referirnos a los dos sistemas de ablación conjuntamente.
Existen varias modalidades de tratamiento percutáneo de nódulos hepáticos (FIGURA 1). En esta presentación trataremos la radiofrecuencia y microondas, centrándonos en los aspectos prácticos de estos procedimientos.
Querríamos resaltar la importancia de tomar las decisiones sobre el tratamiento de lesiones hepáticas en un Comité Multidisciplinario (FIGURA 2); revisar todas las cuestiones relacionadas con el tema sobrepasaría el objetivo de esta presentación.
Mencionaremos sólo que acorde con las recomendaciones para manejo de CHC (FIGURA 3) y metástasis (FIGURA 4), teniendo en cuenta los resultados de estudios clínicos recientes (estudio CLOCC presentado en el congreso anual de ASCO 2015 entre otros) es de esperar que los procedimientos ablativos irán aumentando y las técnicas ablativas irán perfeccionándose.
Descargas
Citas
Bruix J, Reig M, Sherman M. Evidence-based diagnosis, staging and treatment of patients with hepatocellular carcinoma. Gastroenterology. 2016 Jan 12. pii: S0016-5085(16)00007-X.
Munireddy S, Katz S, Somasundar P, Espat N. Thermal tumor ablation therapy for colorectal cancer hepatic metastasis. J Gastrointest Oncol 2012;3:69-77.
Rozenblum, N, Zeira, E, Bulvik, B, Gourevitch S, Yotvat H, Galun, E. et al. Radiofrequency ablation: inflammatory changes in the periablative zone can induce global organ effects, including liver regeneration. Radiology 2015;276(2):416-25.
Hinshow J, Laeseke P, Winter T, Kliewer M, Fine J, Lee F. Radiofrequency ablation of peripheral tumors: Intraperitoneal 5% dextrose in water decrease postprocedural pain.AJR, 2006; 186: S306-10.
Kang TW at all. Aggressive Intrasegmental Recurrence of Hepatocellular Carcinoma after Radiofrequency Ablation: Risk Factors and Clinical Significance.Radiology 2015;276(1):274-85.
Lahat E, Eshkenazy R, Zendel A, Bar Zakai B, Maor M, Dreznik Y, Ariche A. Complications after percutaneous ablation of liver tumors: a systematic review. Hepatobiliary Surg Nutr 2014;3(5):317-323. doi: 10.3978/ j.issn.2304-3881.2014.09.07
Burdio F, Guemes A, Burdio JM, et al. Large hepatic ablation with bipolar saline-enhanced radiofrequency: an experimental study in in vivo porcine liver with a novel approach. J Surg Res 2003; 110:193-201
Rhim H, Lim HK, Kim YS and Choi D: Percutaneous radiofre-quency ablation with artificial ascites for hepatocellular carcinoma in the hepatic dome: Initial Experience. Am J Roentgenol (2008) 190: 91-98.
Mendiratta-Lala, M., Brook, O.R., Midkiff, B.D., et al. (2010) Quality Initiatives: Strategies for Anticipating and Re-ducing Complications and Treatment Failures in Hepatic Radiofrequency Ablation. Radiographics, 30, 1107-1122.
Koda M, Murawaki Y, Hirooka Y. et al. Complications of radiofrequency ablation for hepatocellular carcinoma in a multicenter study: an analysis of 16 346 treated nodules in 13,283 patients. Hepatol Res. 2012;42(11):1058–1064
Chang I S, Rhim H, Kim S H. et al. Biloma formation after radiofrequency ablation of hepatocellular carcinoma: incidence, imaging features, and clinical significance. AJR Am J Roentgenol. 2010;195(5):1131–1136.
Nam S Y, Rhim H, Kang T W. et al. Percutaneous radiofrequency ablation for hepatic tumors abutting the diaphragm: clinical assessment of the heat-sink effect of artificial ascites. AJR Am J Roentgenol. 2010;194(2):W227–W231.
Llovet J M, Vilana R, Brú C. et al. Barcelona Clínic Liver Cancer (BCLC) Group . Increased risk of tumor seeding after percutaneous radiofrequency ablation for single hepatocellular carcinoma. Hepatology. 2001;33(5):1124–1129.