ENFOQUE RADIOLÓGICO DE LA PATOLOGÍA DUODENAL
Palabras clave:
patología, duodeno, duodenal, poster, seramResumen
Objetivos Docentes
El objetivo de este estudio es revisar las distintas entidades patológicas que pueden ocurrir en el duodeno. Describir e ilustrar los hallazgos radiológicos de varias de las patologías más frecuentes, y no tan frecuentes, que mediante las distintas técnicas de imagen afectan al marco duodenal.
Se expondrán las características radiológicas de estas patologías, y se dividirán en función de su etiología, excluyendo aquellas que son secundarias a procedimientos quirúrgicos.
Revisión del tema
El marco duodenal se puede ver afectado por un amplio espectro de patologías que incluyen procesos inflamatorios, traumáticos, infecciosos, congénitos y tumorales benignos y/o malignos.
ANATOMÍA Y TÉCNICA
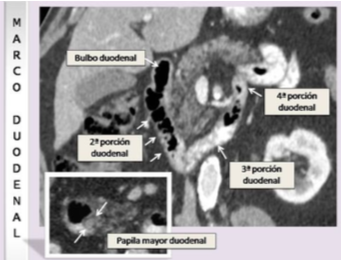
El duodeno es la porción de intestino delgado comprendida entre el estómago y el yeyuno y mide de 25 a 30 cm aproximadamente. Éste carece de mesenterio y su ubicación tanto intra como retroperitoneal así como su proximidad con numerosas estructuras vecinas (páncreas, vesícula biliar, aorta abdominal, estómago...) hacen que el duodeno se vea involucrado en varios procesos tanto primarios como secundarios. El duodeno se divide en cuatro segmentos.
-
Primera porción (bulbo duodenal): porción intraperitoneal que se extiende desde el píloro hasta la primera rodilla duodenal.
-
Segunda porción duodenal (descendente): con trayecto lateral a la cabeza del páncreas a la altura del tercero o cuarto cuerpo vertebral. En ella se encuentra la papila menor y la papila mayor (ampolla de Vater). Ésta última se ubica en la cara posteromedial de su tercio medio aunque en un 25% se sitúa en la porción horizontal como variante anatómica.
-
Tercera porción (horizontal): Por delante la aorta abdominal.
-
Cuarta porción (ascendente): con un trayecto ascendente hacia el ligamento de Treitz (repliegue peritoneal).
Para una adecuada valoración del marco duodenal, ya sea por una sospecha de afectación primaria o para complementar un hallazgo endoscópico previo, se requiere una adecuada distensión de la luz duodenal; ésta se conseguirá con la administración de un medio de contraste oral neutro o de baja atenuación (agua) que permita un mayor contraste entre la lesión y la luz. También es ideal la presencia de contraste intravenoso para valorar el tipo de realce de la lesión, la pared duodenal así como para realzar las estructuras vasculares adyacentes. La colimación del estudio de TC debe ser fina, que conjuntamente con las reconstrucciones coronales y sagitales permitirá una mejor definición de la lesión. En casos de sospecha de hemorragia o hematoma duodenal será útil la realización de la TC previa a la administración de contraste intravenoso.
Descargas
Citas
Carbo AI, Sangster GP, Caraway J, Heldman MG, Thomas J, Takalkar A. Acquired constricting and restricting lesions of the descending duodenum. Radiographics 2014;34(5):1196-217
Siva P. Raman, Safia N. Salaria, Ralph H. Hruban, and Elliot K. Fishman. Groove Pancreatitis: Spectrum of Imaging Findings and RadiologyPathology Correlation. AJR Am J Roentgenol 2013; 201(1): W29–W39
Okuyama Y, Kawakami T, Ito H, Otsuka H, Enoki Y, Nishimura M. A case of ischemic duodenitis associated with superior mesenteric artery syndrome caused by an abdominal aortic aneurysm. Case Rep Gastroenterol 2011;5:27882
Badia BC, Diaz Formoso FJ, Rodriguez FR, Marchena GJ. Pancreatitis del surco y su diagnostico diferencial con el adenocarcinoma de pancreas. Gastroenterol Hepatol. 2009;32:22–8.
Carmel G. Cronin, Derek G. Lohan, Eithne DeLappe, Clare Roche and Joseph M. Murphy. Duodenal Abnormalities at MR Small-Bowel Follow-Through. AJR 2008;191:1082-1092
Linsenmaier U, Wirth S, Reiser M, Körner M. Diagnosis and classification of pancreatic and duodenal injuries in emergency radiology. RadioGraphics 2008;28(6):1591–1602
Rebours V, Levy P, Vullierme MP, Couvelard A, O’Toole D, Aubert A, et al. Clinical and morphological features of duodenal cystic dystrophy in heterotopic pancreas. Am J Gastroenterol. 2007;102:1–9.
Pico MD, DeMadaria E, Martinez J, Sempere L, Aparicio JR, Amoros A, et al. Distrofia quistica de pared duodenal y pancreatitis del surco en el Hospital General Universitario de Alicante. Gastroenterol Hepatol. 2007;30:198.
Levy AD, Taylor LD, Abbott RM, Sobin LH. Duodenal carcinoids: imaging features with clinical–pathologic comparison. Radiology 2005;237:967– 972
Seno H, Mikami S, Komatsu K, Kadota S, Yazumi S, Chiba T. Ischemic duodenitis. Endoscopy 2005;37:91
Adsay NV, Zamboni G. Paraduodenal pancreatitis: A clinicopathologically distinct entity unifying ‘‘cystic dystrophy of heterotopic pancreas,’’ ‘‘paraduodenal wall cyst,’’ and ‘‘groove pancreatitis’’. Semin Diagn Pathol. 2004;21:247–54.
Watanabe N, Hayashi S, Kato H, et al. FDGPET imaging in duodenal cancer. Ann Nucl Med 2004; 18(4):351–353
Zissin R, Osadchy A, Gayer G, ShapiroFeinberg M. CT of duodenal pathology. Br J Radiol 2002;75:78–84
Jayaraman MV, MayoSmith WW, Movson JS, Dupuy DE, Wallach MT. CT of the duodenum: an overlooked segment gets its due. Radiographics 2001; 21:S147S160